- Dronizacja pola walki rewolucjonizuje medycynę wojskową, zmuszając do szukania nowych rozwiązań.
- Tradycyjne szpitale polowe stają się celami, a ranni umierają, zanim do nich dotrą.
- Poznaj innowacyjne podejście, które zmienia logikę działania: jak dostarczyć szpital do rannego.
Wojskowa służba zdrowia od dwudziestu lat odpowiada na pytania medyczne: jak szybko zatamować krwotok, jak skutecznie wykonać zabieg kontroli obrażeń, jak zaprojektować skuteczny algorytm triażowy. Pytanie, które pole walki postawiło w 2022 roku, dotyczy jednak nie tyle medycyny, ile struktury systemu zdolnego utrzymać przeżywalność rannych w warunkach, w których trzy fundamenty dotychczasowej doktryny – dominacja w powietrzu, drożność tras ewakuacji i bezpieczeństwo infrastruktury sanitarnej – przestały obowiązywać jednocześnie. Medycyna pozostaje tu zatem funkcją systemu, a nie jego osią, stąd dopóki o problemie myślimy kategoriami medycznymi, będziemy budować coraz lepsze szpitale w miejscach, do których ranny nigdy nie dotrze.
Odpowiedź wymaga odwrócenia dotychczasowej logiki planowania. Pytanie o to, jak najszybciej dostarczyć rannego do szpitala, ustępuje miejsca pytaniu zadanemu w drugą stronę: jak dostarczyć szpital do rannego. Mówiąc precyzyjniej – jak rozproszyć zdolności lecznicze tak, aby przeżycie żołnierza nie zależało od warunków, których wojskowa służba zdrowia nie kontroluje? Dronizacja zmieniła nie tyle sposób rażenia przeciwnika, ile ekonomię całej przestrzeni operacyjnej – strefy rażenia sięgają dziś czterdziestu i więcej kilometrów za linię styczności, czas ewakuacji liczy się w godzinach, niekiedy w dniach, a infrastruktura medyczna pozostaje pod ciągłym zagrożeniem niezależnie od formalnej ochrony prawa międzynarodowego.
Wojny przemysłowe XX wieku rozstrzygała gęstość ognia, wojny zdronizowane rozstrzyga gęstość nadzoru. W warunkach gęstości ognia ranny umierał, kiedy nie zdążył uciec ze strefy rażenia. W warunkach nadzoru z powietrza umiera dlatego, że każda próba pomocy jest natychmiast widziana – a co widziane, będzie zniszczone.
Przez dwieście lat ranny szukał drogi do szpitala. Szpital stał, ranny się poruszał – cały system zabezpieczenia medycznego zbudowano na tym jednym założeniu, że pacjent pozostaje podmiotem ruchu, a infrastruktura medyczna stałym punktem odniesienia. Dronizacja odwraca wektor obserwacji: dziś to szpital znajduje się pod stałym nadzorem, a ranny ginie w przestrzeni dozorowanej, zanim do niego dotrze. Stałość, która przez dwa wieki była atrybutem ochronnym, stała się atrybutem demaskującym. Dlatego cała architektura medyczna kieruje się dziś w dół – punkt stabilizacji znika z powierzchni, a stanowisko chirurgiczne zagłębia się w ziemię – i nie jest to krok w stronę oczekiwanej modernizacji systemu, lecz przyznanie, że role pacjenta i infrastruktury medycznej uległy zamianie.
Skalę tej rekonfiguracji mierzą liczby z wojny za naszą wschodnią granicą. Od lutego 2022 roku, według raportu Narodowego Instytutu Studiów Strategicznych z sierpnia 2025, wykonano na Ukrainie około 95 tysięcy amputacji u żołnierzy i cywilów, a niezależne ośrodki podnoszą tę liczbę nawet do stu tysięcy. Mediana czasu od zranienia do dotarcia do punktu stabilizacji wynosi w wielu sektorach walk pięć do siedmiu godzin, a do pierwszej interwencji chirurgicznej w formule damage control – nawet kilkanaście.
Drony FPV i platformy sterowane światłowodem rozszerzyły strefę rażenia do czterdziestu kilometrów za linię styczności, eliminując tradycyjne korytarze ewakuacyjne. Według danych WHO od początku pełnoskalowej wojny zweryfikowano 2 881 ataków na placówki ochrony zdrowia na Ukrainie, w których zginęło 233 pracowników medycznych i pacjentów, a 930 zostało rannych – w samym 2025 roku liczba ataków wzrosła o 20% w stosunku do roku poprzedniego.
Łańcuch przeżycia zaczyna się przed lekarzem
Nowa organizacja zabezpieczenia medycznego zaczyna się nie od szpitala, lecz od pojedynczego żołnierza. W sytuacji gdy ewakuacja do placówki chirurgicznej trwa sześć, osiem lub dwanaście godzin, każdy uczestnik walki staje się pierwszym, a często jedynym ogniwem łańcucha medycznego. Mowa nie o symbolicznym przypisaniu odpowiedzialności, ale o operacyjnej konieczności: żołnierz bez certyfikowanych kompetencji opieki taktyczno-bojowej nad poszkodowanym (TCCC) i bez właściwie skonfigurowanego pakietu medycznego nie jest na zdronizowanym polu walki w pełni zdolny do działania, niezależnie od jakości wyszkolenia strzeleckiego.
Wynika z tego konkretny katalog umiejętności, których opanowanie musi stać się powszechnym standardem, a nie przywilejem wybranych specjalności. Zakres obowiązkowych kompetencji każdego żołnierza obejmuje tamowanie krwotoków opaską uciskową i opatrunkiem hemostatycznym, udrożnienie dróg oddechowych przyrządem nadgłośniowym, odbarczenie odmy prężnej igłą, podanie kwasu traneksamowego oraz samodzielne zastosowanie analgezji zgodnie z uproszczonym algorytmem MARCH PAWS. Każda z tych procedur decyduje o przeżyciu w grupie obrażeń wyjściowo kwalifikowanych jako możliwe do uratowania – grupie, która w warunkach przedłużonej ewakuacji rozrasta się do rozmiarów, gdzie przestaje obowiązywać statystyka, a włącza się rachuba: ilu z nich przeżyłoby, gdyby ktoś obok wiedział, co robić.
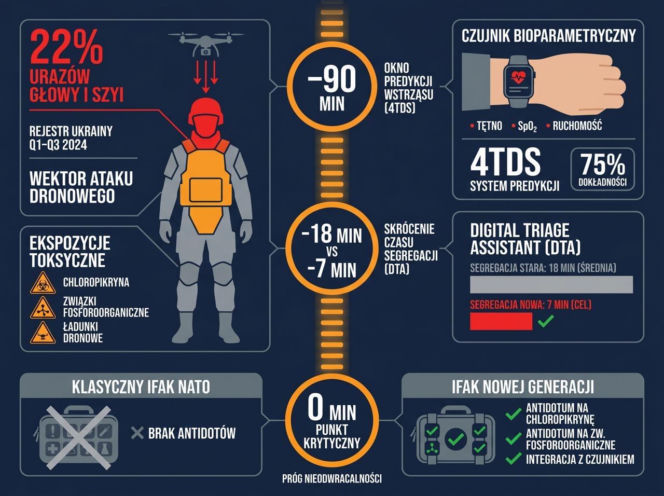
Indywidualny pakiet medyczny nowej generacji wymaga rekonfiguracji pod profil obrażeń dronowych. Pionowy wektor ataku generuje nieproporcjonalnie wysoki odsetek urazów głowy, szyi i tułowia. Ukraiński rejestr strat sanitarnych za pierwsze trzy kwartały 2024 r. pokazuje, że rany głowy i szyi stanowią dziś 22% przypadków, niemal dwukrotnie więcej niż przy zagrożeniach naziemnych. Do tego dochodzą ekspozycje toksyczne – chloropikryną i związkami fosforoorganicznymi dostarczanymi ładunkami dronowymi – wymagające antidotów, których klasyczny natowski indywidualny pakiet pierwszej pomocy (IFAK, Individual First Aid Kit) nie zawiera.
Pakiet uzupełnia miniaturowy czujnik bioparametryczny – noszony w konfiguracji zegarka, opaski lub integrowany z odzieżą ochronną – rejestrujący tętno, saturację i ruch żołnierza. Tego rodzaju rozwiązanie nie jest technologicznym peryferyjnym dodatkiem. Tam gdzie fizyczna obserwacja pododdziału przez medyka pozostaje ograniczona koniecznością rozproszenia stanowisk, automatyczny nadzór bioparametryczny staje się jedynym narzędziem zachowania świadomości sytuacyjnej w wymiarze medycznym. Amerykański system 4TDS (Trauma Triage, Treatment and Training Decision Support), oparty na algorytmach uczenia maszynowego, wykazał w warunkach eksperymentalnych zdolność przewidywania wstrząsu hipowolemicznego do 90 minut przed kliniczną manifestacją objawów z dokładnością 75%.
Drugim narzędziem o zbliżonym potencjale jest Digital Triage Assistant (DTA) – system testowany w symulowanych warunkach działań operacyjnych, integrujący noszone czujniki funkcji życiowych z modułem lokalizacji rannego w czasie rzeczywistym. Algorytmy uczenia maszynowego klasyfikują poszkodowanych według prawdopodobieństwa przeżycia, skracając średni czas segregacji z 18 do 7 minut. W warunkach, w których presja czasu wyznacza standard i tryb podejmowania decyzji medycznych, różnica jedenastu minut w segregacji przesądza o losie kolejnych rannych w kolejce.
Wartość tego rodzaju narzędzi wykracza poza pojedynczą decyzję triażową. Automatyczna rejestracja pełnego spektrum danych klinicznych – od momentu urazu, przez wszystkie etapy łańcucha ewakuacji i leczenia – łączy odczyty sensorów biomedycznych, decyzje triażowe dokumentowane przez ratowników taktycznych, zapisy interwencji prowadzonych w transporcie medycznym oraz pełną dokumentację procedur diagnostycznych i terapeutycznych na kolejnych poziomach zabezpieczenia. Nieprzerwany strumień informacji medycznej stanowi podstawę decyzji terapeutycznych, ogranicza ryzyko utraty krytycznych danych w chaosie działań i zapewnia przejrzystość procesu leczenia. Każdy z tych elementów przekłada się na wyższą przeżywalność i mniejszą liczbę powikłań wynikających z opóźnień lub błędów w przekazywaniu informacji między kolejnymi ogniwami systemu.
O szansach przeżycia na polu walki decyduje nie tylko medycyna. Moduł logistyczny, w który dodatkowo wyposażono system DTA, wykorzystuje prognozy generowane przez algorytmy AI do dynamicznego korygowania planów ewakuacji medycznej, integrując dane o natężeniu działań, dostępności środków ewakuacji medycznej (MEDEVAC) i stanie infrastruktury transportowej. W przeprowadzonych symulacjach rozwiązanie to skróciło czas transportu do szpitala polowego o 26% przy jednoczesnym spadku śmiertelności w trakcie ewakuacji. Wynik potwierdza, że na zdronizowanym polu walki granica między technologią medyczną a logistyką operacyjną przestaje mieć charakter doktrynalny, a sprowadza się do tego, czy sprzęt dotrze do rannego, zanim ranny przestanie go potrzebować (rycina 1).
i
Polecany artykuł:
Pierwsza zdolność, której nie wolno widzieć. Rozproszenie zamiast koncentracji
Powyżej poziomu samoratownictwa zaczyna się to, co proponowana architektura określa mianem rozproszonego punktu stabilizacji taktycznej. Nazwa wymaga wyjaśnienia, albowiem dotychczasowa nomenklatura natowska posługiwała się pojęciem Role 1, sugerującym placówkę stacjonarną – punkt stabilizacji w nowym rozumieniu placówką nie jest. Stanowi zdolność konfigurowalną zależnie od warunków taktycznych – rozwijaną w pozycji chronionej z wykorzystaniem zastanej infrastruktury, piwnic budynków, tuneli, schronów, albo jako moduł mobilny mieszczący się na dwóch pojazdach terenowych lub platformie bezzałogowej.
Wybór wariantu nie jest kwestią preferencji, lecz kalkulacji operacyjnej. W środowisku zdronizowanym pierwszeństwo otrzymuje wariant chroniony. Doświadczenia ukraińskie, gdzie improwizowane punkty medyczne w punktach chronionych stały się głównym miejscem ratowania życia po zniszczeniu 40% naziemnej infrastruktury medycznej w pierwszych miesiącach wojny, rozstrzygają tę kwestię definitywnie. Dla operacji manewrowych, wymagających przemieszczania się wraz z pododdziałami, niezbędny jest wariant mobilny.
Architektura tego modułu wynika z wymagań funkcjonalnych nałożonych przez zdronizowane środowisko pola walki, których spełnienie warunkują trzy parametry konstrukcyjne. Pierwszy to gabaryt zgodny ze standardem kontenera ISO 1C lub mniejszego, pozwalający na transport jednym pojazdem ciężarowym oraz na zrzut z platformy lotniczej C-130 i C-295. Drugi to zredukowana sygnatura cieplna i elektromagnetyczna obudowy – bez tego rozwinięcie modułu w strefie nasycenia dronami sprowadza się do oznaczenia własnej pozycji dla przeciwnika. Trzeci to autonomia energetyczna minimum 72 godzin z hybrydowego źródła łączącego agregat prądotwórczy o niskiej sygnaturze akustycznej z pakietem akumulatorów litowych, zasilającego jednocześnie sprzęt chirurgiczny, system filtrowentylacji CBRN, łączność szyfrowaną i ogrzewanie przedziału medycznego.
Wymóg czasu rozwinięcia 30-45 minut przekłada się bezpośrednio na konstrukcję mocowań i interfejsów: zasilanie, gazy medyczne i łączność muszą działać w trybie plug-and-play z prefabrykowanymi przewodami, bez konieczności prowadzenia instalacji ad hoc. Cykl zwijania nie powinien przekraczać 60 minut, a samo opuszczenie stanowiska – 15 minut, jeżeli zagrożenie wymaga natychmiastowej relokacji bez pełnej procedury demontażowej.
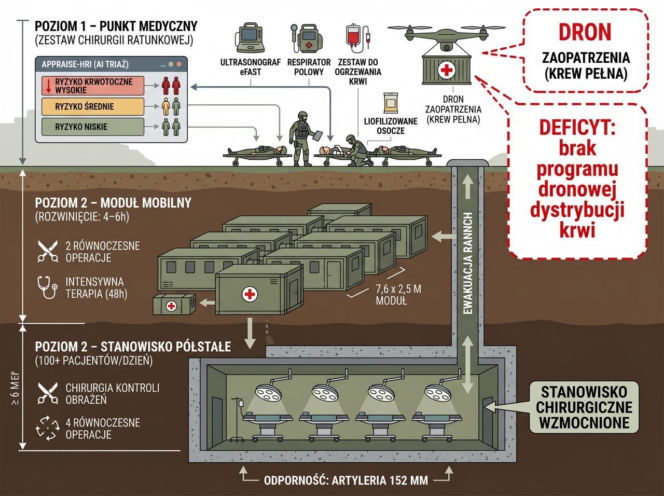
Wyposażenie obejmuje zestaw chirurgii ratunkowej, respirator polowy, przenośny ultrasonograf umożliwiający szybkie rozpoznanie krwawień wewnętrznych w protokole eFAST, zestaw do ogrzewania krwi i płynów oraz łączność o niskim prawdopodobieństwie przechwycenia. Kluczowy – i dziś w polskich realiach deficytowy – element to liofilizowane osocze i krew pełna, dostarczane na pozycje wysunięte dronami zaopatrzenia.
Segregację medyczną na tym poziomie wspierają algorytmy sztucznej inteligencji. System APPRAISE-HRI (Automated Processing of the Physiological Registry for Assessment of Injury Severity – Hemorrhage Risk Index) – pierwszy algorytm triażowy zatwierdzony przez FDA w kwietniu 2024 r. – klasyfikuje poszkodowanych w trzech kategoriach ryzyka krwotocznego na podstawie danych z zewnętrznych monitorów przenośnych. Tam gdzie jeden lekarz i dwóch ratowników sprawuje jednocześnie opiekę nad czterema do sześciu rannymi, obiektywizacja decyzji segregacyjnych redukuje ryzyko błędów wynikających z przeciążenia procesów poznawczych personelu. Algorytm nie zastępuje doświadczenia klinicznego, chroni je jednak przed zużyciem, które przy napływie kolejnych rannych przestaje być ryzykiem, a staje się nieuchronnością.
Wyżej w łańcuchu zabezpieczenia medycznego znajduje się fortyfikowane stanowisko chirurgiczne – odpowiednik Role 2. Dotychczasowy model NATO, oparty na Combat Support Hospital, przewidywał szpitale polowe o pojemności setek łóżek, rozwijane w ciągu czterdziestu ośmiu godzin i utrzymywane w pozycjach półstałych pod parasolem dominacji w powietrzu. W środowisku zdronizowanym rozwiązania tego rodzaju tracą rację bytu. Każda instalacja o takiej kubaturze, sygnaturze termicznej i natężeniu ruchu pojazdów staje się celem, a nie ratującą, chroniącą życie placówką.
Polecany artykuł:
Odpowiedzią pozostaje zatem fortyfikowane stanowisko chirurgiczne w jednym z dwóch wariantów. Wariant mobilny obejmuje sześć prefabrykowanych modułów 7,6 × 2,5 m, łączonych w kompleks osadzany w wykopie i przykrywany warstwą gruntu. Konstrukcja o celowo zredukowanej sygnaturze elektromagnetycznej i termicznej może zostać rozwinięta w 4-6 godzin oraz zwinięta w 2-3 godziny, co pozwala przemieszczać stanowisko stosownie do zmian sytuacji taktycznej. Kompleks obsługuje dwie równoczesne operacje przy dwóch stanowiskach resuscytacyjnych.
Z kolei wariant półstały obejmuje cztery moduły o łącznej powierzchni 350 metrów kwadratowych, zagłębione ponad sześć metrów poniżej poziomu gruntu i dodatkowo wzmocnione warstwami ochronnymi. Konstrukcja w tej konfiguracji przy prawidłowej instalacji wytrzymuje bezpośredni ostrzał artyleryjski kalibrem 152 mm, zapewniając zdolność do czterech równoczesnych operacji chirurgicznych oraz obsługi ponad stu pacjentów dziennie. Wymaga jednak prac inżynieryjnych obejmujących wykop, posadowienie modułów i wielowarstwowe zasypanie, co nadaje jej charakter instalacji wielotygodniowego użytkowania, a nie szybkiego przemieszczania z wojskiem.
Wyposażenie opiera się na modułowym kontenerze chirurgicznym mieszczącym pełny zestaw instrumentarium do chirurgii kontroli obrażeń, respiratory transportowe i stacjonarne, polowy aparat RTG, ultrasonograf, analizator gazometrii oraz system ogrzewania pacjenta i płynów infuzyjnych zapobiegający hipotermii – niezależnemu czynnikowi zwiększającemu śmiertelność u poszkodowanych z krwotokiem. Polowy bank krwi z chłodnią o pojemności co najmniej 40 jednostek i żywotności preparatów do 78 godzin zabezpiecza autonomię transfuzjologiczną na czas samodzielnego działania. Diagnostykę uzupełnia przyłóżkowy system analizy krwi typu point-of-care wykonujący gazometrię, panel elektrolitowy, oznaczenia parametrów krzepnięcia i poziomu mleczanów w czasie nieprzekraczającym 5 minut, bez konieczności klasycznego laboratorium analitycznego.
W operacji obronnej prowadzonej na własnym terytorium do dyspozycji pozostaje jeszcze trzeci wariant – zaadaptowana infrastruktura cywilna. Wzmocnione kondygnacje podziemne szpitali kwalifikowanych do poziomu Role 2 Enhanced, dysponujące żelbetowym schronieniem, awaryjnymi źródłami zasilania na minimum 72 godziny i systemami filtracji chroniącymi przed skażeniami CBRN, skracają czas osiągnięcia gotowości operacyjnej z dni do godzin.
Niezależnie od wariantu zakres kompetencji ww. stanowisk obejmuje chirurgię kontroli obrażeń realizowaną w formule chirurgii kontroli obrażeń (DCS, damage control surgery) i resuscytacji kontroli obrażeń (DCR, damage control resuscitation) – laparotomię, torakotomię, fasciotomię, chirurgiczne opanowanie krwotoków oraz tymczasowe mostkowanie naczyniowe. Stanowiska zapewniają intensywną terapię krótkoterminową do 48 godzin, diagnostykę obrazową w zakresie ultrasonografii i radiografii konwencjonalnej, polową bankowość krwi z zapasem na co najmniej dziesięciu ciężko rannych dziennie oraz telekonsultację chirurgiczną i anestezjologiczną z wyższymi szczeblami opieki.
Minimalny standard medycznej zdolności operacyjnej wymaga przeprowadzenia co najmniej 10 zabiegów ratowniczych przy jednoczesnym prowadzeniu intensywnej opieki nad 15 pacjentami przez 48 godzin bez uzupełniania zaopatrzenia. Parametry te nie są arbitralne, lecz wynikają z realiów zdronizowanego pola walki, na którym uzupełnienie zasobów stanowiska bywa opóźnione lub czasowo niemożliwe – autonomiczność operacyjna pozostaje zatem warunkiem przetrwania zarówno pacjentów, jak i personelu.
Triaż wspomagany sztuczną inteligencją pełni na poziomie stanowiska chirurgicznego funkcję odmienną niż na poziomie 1. Nie chodzi tu bowiem o segregację pierwotną, ale o ciągłą reklasyfikację priorytetów chirurgicznych przy napływie kolejnych rannych. Algorytm integrujący dane z monitorów parametrów życiowych, wyniki point-of-care i dynamikę zmian stanu pacjenta wspomaga decyzję chirurga o kolejności operacji – decyzję, która przy obciążeniu piętnastoma pacjentami jednocześnie przekracza możliwości pojedynczej oceny klinicznej.
Skład personalny w wariancie Enhanced (2E) obejmuje 3-5 chirurgów, 2-3 anestezjologów, 8-12 pielęgniarek operacyjnych i intensywnej terapii, 4-6 ratowników medycznych oraz personel logistyczny i ochrony. Konfiguracja odpowiada zdolności równoczesnej pracy dwóch do trzech zespołów chirurgicznych z prowadzeniem opieki pooperacyjnej dla kilkudziesięciu pacjentów. W wariancie Forward (2F) zespół redukuje się do składu minimalnego: jednego chirurga, jednego anestezjologa, czterech pielęgniarek i dwóch ratowników medycznych, co zabezpiecza jedną operację ratowniczą z równoczesną stabilizacją kilku poszkodowanych oczekujących na ewakuację.
Ochronę każdego stanowiska zapewniają elementy obrony punktowej obejmujące systemy przeciwdronowe krótkiego zasięgu, środki walki radioelektronicznej oraz kamuflaż multispektralny ograniczający wykrywalność w pasmie wizualnym, termicznym i radarowym. W środowisku, w którym oznaczenia Czerwonego Krzyża przestały gwarantować bezpieczeństwo, a placówka medyczna stanowi cel o priorytecie operacyjnym porównywalnym ze stanowiskiem dowodzenia, redukcja sygnatury i obrona aktywna przesuwają się z kategorii zabezpieczenia uzupełniającego do warstwy podstawowej.
Polska doktryna musi przewidywać oba warianty – mobilny dla operacji manewrowych, półstały dla pozycji obronnych przygotowywanych z wyprzedzeniem, w tym w ramach programu „Tarcza Wschód”, w którego założeniach chronione stanowiska chirurgiczne powinny stanowić integralny element systemu fortyfikacji strefy buforowej. Obrona pozbawiona wbudowanej zdolności chirurgicznej generuje warunki, w których żołnierze bronią się do wyczerpania zapasów amunicji, aby następnie umrzeć z powodu ran, które w innych warunkach nie byłyby śmiertelne (rycina 2).
i
Cywilny szpital przestaje być cywilny
Największa zmiana w stosunku do dotychczasowej doktryny dotyczy poziomu Role 3 – szpitali o profilu wielospecjalistycznym. Klasyczny model natowski zakładał w tym miejscu duże, stacjonarne szpitale wojskowe, usytuowane w bezpiecznych rejonach tyłowych. Model ten w warunkach pełnoskalowego konfliktu na własnym terytorium okazuje się podwójnie niewykonalny. Po pierwsze, żaden kraj Europy Środkowej nie dysponuje wystarczającą liczbą stacjonarnych szpitali wojskowych zdolnych przyjąć kilkudziesięciotysięczną falę rannych prognozowaną dla pierwszego miesiąca działań. Po drugie, sam koncept rejonu tyłowego rozumianego jako strefa względnego bezpieczeństwa na głębokości do stu kilometrów za linią styczności utracił sens w zdronizowanym środowisku operacyjnym, pozbawiając szpitale ochronnego zaplecza geograficznego, które w doktrynie sojuszniczej stanowiło warunek brzegowy ich funkcjonowania.
Odpowiedzią pozostaje model kolokacji cywilno-wojskowej, tj. współdziałania poprzez wykorzystanie istniejących szpitali cywilnych jako placówek poziomu 3 zorganizowanych w architekturze hub & spoke. Polskie realia operacyjne wymagają przygotowania od 40 do 60 szpitali poziomu Role 2 Enhanced, Role 3 i Role 3+ – w proporcji 5:3:1. Architektura sieci opiera się na trójwarstwowej zasadzie spoke → hub → rear hub. Szpitale Role 2 Enhanced – placówki satelitarne rozmieszczone najbliżej linii styczności z przeciwnikiem, tj. w odległości ok. trzydziestu kilometrów od strefy walk – stabilizują stan pacjenta i przygotowują go do dalszego transportu.
Szpitale poziomu Role 3 stanowią centralne węzły regionu, lokalizowane w pasie 30-100 km od strefy walk, w ośrodkach dysponujących rozwiniętą infrastrukturą drogową i kolejową – z odległością nieprzekraczającą godziny transportu kołowego. Każdy region powinien dysponować co najmniej jednym szpitalem Role 3+ pełniącym funkcję centralnego węzła urazowego, do którego trafiają najciężej ranni z placówek satelitarnych. Proponowana konstrukcja uwzględnia rezerwę strukturalną: utrata któregokolwiek węzła – zniszczenie placówki, odcięcie tras dojazdowych, przeciążenie ponad zdolność adaptacji – uruchamia automatyczne przekierowanie strumienia rannych do węzłów rezerwowych, bez utraty ciągłości łańcucha leczenia.
Każdy szpital sieci wymaga równoległego wzmocnienia w trzech wymiarach. Wymiar infrastrukturalny dotyczy utwardzenia obiektu – przeniesienia bloków operacyjnych, oddziałów intensywnej terapii i magazynów krwi do chronionych kondygnacji podziemnych, awaryjnych źródeł zasilania na minimum 72 godziny, niezależnych systemów zaopatrzenia w wodę, filtrowentylacji CBRN oraz lądowisk śmigłowcowych przystosowanych do operacji nocnych. Wymiar kompetencyjny obejmuje obowiązkową certyfikację personelu w zakresie zaawansowanych zabiegów resuscytacyjnych (ALS, Advanced Life Support) oraz taktycznej opieki nad poszkodowanym TCCC i jej cywilnego odpowiednika TECC. Wymiar logistyczny wymaga utrzymywania zapasów krwi, leków i materiałów medycznych zapewniających autonomię operacyjną na co najmniej 72 godziny – w przypadku szpitali Role 3+ siedem dni.
Trzy poziomy realizują odmienny, narastający kompetencyjnie zakres zabiegów. Role 2 Enhanced wykonuje chirurgię kontroli obrażeń w formule DCS i DCR – skróconą laparotomię, torakotomię ratunkową, fasciotomię, chirurgiczne opanowanie krwotoków oraz tymczasowe mostkowanie naczyniowe – cel pozostaje zawężony do opanowania bezpośredniego zagrożenia życia i przygotowania pacjenta do dalszej ewakuacji. Role 3 obejmuje pełną urazową chirurgię wielospecjalistyczną, neurochirurgię, chirurgię naczyniową, rekonstrukcyjną i torakochirurgię z możliwością definitywnego zaopatrzenia urazów wielonarządowych. Role 3+ uzupełnia ten zakres o chirurgię naczyniową złożoną, zaawansowaną neurochirurgię, chirurgię szczękowo-twarzową oraz dostęp do hybrydowych sal operacyjnych z angiografią śródoperacyjną, przyjmując najciężej rannych z całego rejonu działań.

Spoiwem sieci pozostaje wojskowy system informatyczny zintegrowany z cywilną infrastrukturą e-zdrowia, obejmujący sieciowe planowanie ścieżki pacjenta, monitorowanie obciążenia poszczególnych węzłów w czasie rzeczywistym, dostępność łóżek, sal operacyjnych i zapasów krwi oraz alokację zasobów chirurgicznych i transfuzjologicznych. Bez warstwy informatycznej decyzje o kierowaniu rannych opierają się na szacunkach – mechanizmie, który przy dziennym napływie kilkudziesięciu do kilkuset ciężko rannych załamie się w pierwszych godzinach operacji. Ujednolicenie standardów dokumentacji, interoperacyjność z systemami sojuszniczymi oraz zdolność pracy w trybie offline na wypadek degradacji łączności – stanowią warunki brzegowe, których cyfrowa integracja sieci kolokacji nie może pominąć.
Logika rozwiązania jest spójna. Zniszczenie pojedynczego szpitala nie paraliżuje regionu, pod warunkiem że pozostałe węzły są przygotowane do natychmiastowego przejęcia jego strumienia rannych. Przeciążenie jednego huba uruchamia przekierowanie do węzła rezerwowego, pod warunkiem że system informatyczny widzi w czasie rzeczywistym, gdzie taka rezerwa istnieje.
Model kolokacji wymaga dwóch decyzji narodowych, których dotychczasowa doktryna NATO nie formalizuje, pozostawiając je zakresowi suwerennych uprawnień państw. Pierwsza dotyczy wzmocnienia infrastruktury wytypowanych placówek – przeniesienia bloków operacyjnych, oddziałów intensywnej terapii i magazynów krwi do chronionych kondygnacji podziemnych, zapewnienia autonomii energetycznej na minimum 72 godziny oraz zainstalowania systemów filtrowentylacji chroniących przed skażeniami CBRN. Druga obejmuje cyfrową integrację wojskowego systemu zarządzania zabezpieczeniem medycznym z cywilnymi systemami e-zdrowia, w tym ewidencją potencjału świadczeniodawców (EPŚ), warunkującą sieciowe planowanie ścieżki pacjenta w czasie rzeczywistym.
Drugiej decyzji nie da się odłożyć w czasie. Przy prognozowanym dziennym napływie kilkudziesięciu do kilkuset ciężko rannych na kierunku operacyjnym system informatyczny przestaje być narzędziem wspomagającym, a staje się spoiwem operacyjnym sieci. Bez niego decyzje o kierowaniu rannych opierałyby się na szacunkach, co prowadzi do zatorów ewakuacyjnych, błędów alokacyjnych i utraty kontroli nad przepływem chorych.
Strefa życia, strefa powrotu
Geografia proponowanej architektury bezpieczeństwa medycznego państwa opiera się na modelu dwustrefowym. Strefa do linii Wisły – Role 3 – pełni funkcję ratowania życia: resuscytację zorientowaną na kontrolę uszkodzeń, chirurgię ratunkową, stabilizację kliniczną rannych i przygotowanie do dalszego transportu. Strefa zachodnia – Role 4 – zapewnia leczenie definitywne: chirurgię rekonstrukcyjną, kompleksową rehabilitację, protetykę, psychiatrię urazową, długoterminową opiekę specjalistyczną.
Rozróżnienie to nie ma charakteru administracyjnego. Stanowi odzwierciedlenie kluczowej prawdy współczesnej traumatologii wojennej: zdolność do ratowania życia i zdolność do przywrócenia funkcjonalności to dwa odrębne kompetencyjnie obszary opieki – każdy z własną infrastrukturą, własnym personelem i własną logiką organizacyjną. Szpital, który skutecznie opanowuje krwotok i stabilizuje pacjenta, niekoniecznie dysponuje zdolnością wielomiesięcznej rehabilitacji oparzeniowej, protetyki kończyn czy leczenia zespołu stresu pourazowego (PTSD).
Próba łączenia obu funkcji w jednej placówce prowadzi do degradacji obu, ponieważ zasoby krytyczne – sale operacyjne, łóżka intensywnej terapii, zespoły anestezjologiczne, jednostki krwi – są w skali doby zasobami konkurencyjnymi, a nie komplementarnymi. Oznacza to, że każda godzina pracy zespołu chirurgicznego nad rekonstrukcją kończyny u pacjenta stabilnego jest godziną odebraną pacjentowi z aktywnym krwotokiem – rytmów tego rodzaju nie da się pogodzić w jednej infrastrukturze bez wzajemnej szkody, a wręcz proceduralnej anihilacji.
Siedem rozmieszczonych w zachodniej Polsce ośrodków i dwa huby rezerwowe tworzą ramy opieki definitywnej rozmieszczonej maksymalnie daleko od potencjalnego teatru działań. Spoiwem tej architektury jest WIM-PIB w Warszawie – instytucja, która łączy w jednym ośrodku to, co w innych krajach rozdzielono między trzy odrębne podmioty: szpital kliniczny poziomu 4, ośrodek szkolenia i doskonalenia kadr medycznych oraz krajowe centrum badawcze i analityczne urazowości pola walki. Zamyka pętlę między doświadczeniem operacyjnym a praktyką kliniczną w cyklach tygodniowych, tj. tempem nieosiągalnym dla rozproszonej struktury, w której analiza, decyzja i wdrożenie znajdują się w odrębnych instytucjach.
Konstrukcja ta nie jest projektem teoretycznym – ma za sobą sprawdzian operacyjny. W tym reżimie WIM-PIB funkcjonował jako zaplecze medyczne polskiego kontyngentu w Afganistanie, przyjmując rannych ewakuowanych z teatru działań, prowadząc rekonstrukcję obrażeń bojowych, integrując dane kliniczne z doświadczeniem operacyjnym oraz kształcąc kadry kolejnych zmian. Poziom merytoryczny tej pracy budził szacunek sojuszników, a wypracowane wówczas rozwiązania – od logistyki ewakuacji strategicznej po protokoły opieki nad rannym z urazem wielonarządowym – stanowią dziś kapitał instytucjonalny, którego żadna inna polska placówka medyczna, póki co nie posiada.
W warunkach szybko zmieniającej się sytuacji taktycznej oraz rodzaju stosowanych środków walki radykalnie zmieniających charakter obrażeń rehabilitacja przestaje być etapem finalnym leczenia. Staje się czynnikiem decydującym o zdolności sił zbrojnych do regeneracji stanów osobowych. Amerykańskie dane z operacji w Iraku i Afganistanie wskazują, że 38% rannych wracało do służby w ciągu 72 godzin z poziomów 1-3, jednak wśród ewakuowanych na poziom 4 wskaźniki powrotu różnią się radykalnie w zależności od rodzaju obrażenia – od 17% po amputacji kończyny do 41% po wielowiązadłowym urazie kolana.
Szacunki pokazują, że po trzydziestu dniach intensywnych działań kinetycznych prowadzonych przez jeden związek taktyczny szczebla dywizji zapotrzebowanie na łóżka leczenia definitywnego sięga od pięciuset do trzech tysięcy – wartości wielokrotnie przekraczającej łączną liczbę łóżek ostrych na wszystkich poziomach zabezpieczenia medycznego. Niedostateczne rozwinięcie tej zdolności generuje zatory na wcześniejszych szczeblach opieki, paraliżując system równie skutecznie co zniszczenie szpitala pociskiem.
Profil psychiatryczny ofiar zdronizowanego pola walki różni się jakościowo od obrazu znanego z konfliktów asymetrycznych. Stała ekspozycja na nadzór z powietrza – tygodnie, w których każdy ruch może zostać wykryty i przypłacony uderzeniem precyzyjnym, generuje obraz kliniczny określany w literaturze ukraińskiej mianem „dronofobii”: uporczywego lęku, hiperczujności oraz zaburzeń snu utrzymujących się długo po opuszczeniu strefy walk. Polskie centra poziomu 4 muszą więc dysponować kompetencjami diagnostycznymi i terapeutycznymi adekwatnymi do tej specyfiki, obejmującymi screening każdego ewakuowanego z poziomu 3 oraz dedykowane protokoły leczenia, wykraczające poza dotychczasowe modele PTSD wypracowane w odmiennych kontekstach operacyjnych.
Pełna zdolność opieki definitywnej kończy się jednak nie na sali operacyjnej ani w pracowni protetycznej, lecz na etapie obecności rodziny w procesie leczenia rannego żołnierza. Tego elementu doktryna NATO nie formalizuje, a polskie planowanie traktuje jako kwestię socjalną, nie operacyjną. Doświadczenia dwóch systemów zbudowanych pod presją realnych konfliktów – amerykańskiego Fisher House i ukraińskiego Unbroken – jednoznacznie pokazują, że takie ujęcie jest błędne. Logika rozwiązania nie jest bowiem charytatywna, lecz kliniczna – obecność rodziny blisko pacjenta przyspiesza rekonwalescencję, redukuje częstość zaburzeń lękowych i zespołu stresu pourazowego oraz zwiększa skuteczność rehabilitacji.
Polska doktryna zabezpieczenia medycznego poziomu 4 powinna w związku z tym przewidywać równoważne rozwiązanie przy każdym z siedmiu zachodnich hubów. Minimalna konfiguracja obejmuje trzy elementy: zakwaterowanie rodziny w bezpośrednim sąsiedztwie szpitala – bezpłatne, dostępne przez cały okres leczenia i rehabilitacji, z dostosowaniem do potrzeb osób z niepełnosprawnościami, centrum reintegracji zawodowej i społecznej rannych weteranów łączące rehabilitację fizyczną z aktywizacją zawodową oraz programami edukacyjnymi i sportowymi, a także ośrodek wsparcia psychologicznego rodzin obejmujący diagnostykę i leczenie zaburzeń wtórnych u bliskich – zespołu obciążenia opiekuna oraz depresji wtórnej.
Każdy z tych elementów stanowi nie tyle uzupełnienie systemu opieki nad rannym, ile jego warunek brzegowy. Ranny pozbawiony obecności rodziny i perspektywy powrotu do aktywności zawodowej traci motywację do rehabilitacji niezależnie od jakości chirurgii rekonstrukcyjnej, a koszt tej luki – mierzony niższym wskaźnikiem powrotu do służby i wyższym odsetkiem trwałej niezdolności – państwo ponosi przez kolejne dekady.
Bezzałogowa sieć przetrwania
Przeżycie rannego nie jest pytaniem o jakość medycyny, lecz o pokonywany dystans i dostępny czas. Każda godzina opóźnionej ewakuacji odbiera szansę, której nie odda później żaden chirurg. Dopóki problem definiujemy w kategoriach medycznych, będziemy odpowiadać na niego lepszymi szpitalami, podczas gdy prawidłowej odpowiedzi należy szukać w geometrii pola walki: w odległościach, drogach i zdolności ich pokonania.
Geometria ta wyznacza zakres przebudowy warstwy ewakuacyjnej i zaopatrzeniowej, nie mniej gruntownej niż ta, której podlegają placówki medyczne. Dotychczasowy model zakładał liniową ewakuację załogowymi środkami transportu – od punktu zranienia aż po szpital tyłowy. Środowisko zdronizowane eliminuje to założenie w sposób radykalny: trasy ewakuacji pozostają pod ciągłym nadzorem, a każdy pojazd wchodzący w strefę nasycenia dronami naraża nie tylko poszkodowanego, ale też zespół ewakuacyjny.
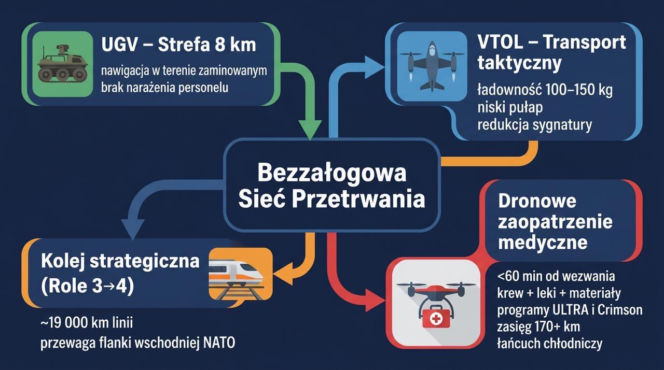
Odpowiedzią jest bezzałogowa sieć przetrwania, tj. system, w którym rolę ewakuacyjną na najbardziej zagrożonych odcinkach pełnią autonomiczne pojazdy naziemne oraz platformy powietrzne klasy VTOL (Vertical Take-Off and Landing). W ośmiokilometrowej strefie intensywnego rażenia dronowego transport rannego powinny realizować bezzałogowe pojazdy naziemne (micro)-UGV (Unmanned Ground Vehicle), zdolne do nawigacji w terenie zaminowanym, dedykowane dostarczaniu indywidualnych pakietów medycznych i środków hemostazy bezpośrednio do rannego oraz transportu poszkodowanego bez narażania personelu medycznego. Odcinek od punktu stabilizacji do jednostki chirurgii kontroli obrażeń obsługują opancerzone pojazdy o zredukowanej sygnaturze termicznej i elektromagnetycznej, a docelowo – platformy VTOL o ładowności 100-150 kg i niskopułapowym profilu lotu minimalizującym wykrywalność radarową.
Ewakuacja od stanowiska chirurgicznego do szpitala sieci kolokacji cywilno-wojskowej wraca do środków konwencjonalnych, tj. wozów ewakuacji medycznej i śmigłowców, wyłącznie jednak w warunkach zapewnionej lokalnej dominacji w powietrzu lub w korytarzach ewakuacji wydzielonych przez wojska operacyjne. Zależność ta przekłada się bezpośrednio na planowanie zabezpieczenia medycznego: utrzymanie przewagi w powietrzu, choćby ograniczonej czasowo i przestrzennie, otwiera możliwe formy transportu niedostępne w warunkach przestrzeni powietrznej pozostającej poza wyłączną kontrolą.
W warunkach utraconej dominacji w powietrzu środek ciężkości ewakuacji strategicznej między poziomami 3 a 4 przesuwa się z lotnictwa na transport kolejowy. Polska sieć ponad 19 tysięcy kilometrów linii kolejowych stanowi w tym kontekście zasób strategiczny, którym żadne inne państwo flanki wschodniej NATO nie dysponuje w porównywalnej skali.
Równolegle z łańcuchem ewakuacji działa dronowa sieć zaopatrzenia medycznego. Najbardziej zaawansowany technologicznie i logistycznie model operacyjny zwalidowano w ramach amerykańskich programów ULTRA i Crimson, w których produkty krwiopochodne dostarczono dronami na dystansie przekraczającym 170 km z zachowaniem ciągłości łańcucha chłodniczego.
Cel planistyczny zakłada, że każdy punkt stabilizacji znajdzie się w zasięgu dronowej dostawy leków, krwi i materiałów medycznych w czasie poniżej sześćdziesięciu minut od zgłoszenia potrzeby. Uruchomienie programu, który ten cel umożliwi, stanowi jedno z najpilniejszych wyzwań modernizacyjnych wojskowej służby zdrowia, wymagające decyzji w horyzoncie najbliższych miesięcy (rycina 3).
i
Jedno dowództwo, jedna doktryna
Zarysowana architektura – od rozproszonego samoratownictwa po centra opieki definitywnej, od bezzałogowych platform ewakuacji po kolejową ewakuację strategiczną – wymaga warstwy dowodzenia zdolnej do zarządzania systemem o złożoności niespotykanej w dotychczasowej praktyce wojskowej służby zdrowia. Systemu, w którym kilkadziesiąt szpitali cywilnych, placówki wojskowe, mobilne zespoły chirurgiczne, platformy bezzałogowe i kolejowa ewakuacja strategiczna muszą działać w zsynchronizowanym rytmie, a decyzja triażowa w punkcie stabilizacji uruchamia odpowiedni środek ewakuacji, ewakuacja generuje zapotrzebowanie logistyczne, a jego realizacja odtwarza zapas w punkcie docelowym.
Synchronizacja tego rodzaju działań w czasie rzeczywistym wymaga jednego ośrodka decyzyjnego dysponującego pełnym obrazem sytuacji i uprawnieniami do alokacji zasobów. Warunkiem operacyjności systemu pozostaje zatem autonomiczne dowództwo wojsk medycznych, skupiające pełnię zasobów kadrowych, infrastrukturalnych, szkoleniowych i badawczych pod jednolitym kierownictwem, z dowódcą na poziomie równorzędnym z dowódcami rodzajów sił zbrojnych.
Narzędziem planistycznym dowództwa powinien być cyfrowy system wspomagania decyzji integrujący dane o zasobach medycznych z planami operacyjnymi wojsk walczących. System generuje warianty ukompletowania komponentu medycznego dla zadanej operacji, identyfikuje deficyty zasobów i proponuje optymalną konfigurację układu sił. Rozwiązanie tej klasy odwraca dotychczasową logikę planowania: plan operacyjny dopasowuje się do możliwości wsparcia medycznego, a nie odwrotnie. Przesunięcie zespołu chirurgicznego z przeciążonego szpitala do placówki dysponującej rezerwą, przełączenie strumienia rannych z odciętego węzła na rezerwowy, uruchomienie rezerw transfuzjologicznych przed wyczerpaniem zapasów – każda z tych decyzji wymaga integracji danych w czasie rzeczywistym, której żaden analogowy system dowodzenia nie jest w stanie zapewnić.
Warunkiem brzegowym pozostaje również równoległość komponentu medycznego i operacyjnego w fazie planistycznej – oficer medyczny uczestniczy w procesie od pierwszej fazy, współdecydując o rozmieszczeniu sił, wyznaczaniu korytarzy ewakuacji i tempie operacji. Wymóg ten pociąga za sobą konieczność kształcenia kadry medycznej w zakresie planowania operacyjnego – w czytaniu map operacyjnych, rozumieniu manewru oraz prognozowaniu obciążeń medycznych na podstawie zamysłu taktycznego. Oficer medyczny bez tych kompetencji nie spełni roli przypisanej mu w proponowanej strukturze, niezależnie od jakości jego wyszkolenia klinicznego.
Cena decyzji odłożonej
Propozycja organizacji zabezpieczenia medycznego współczesnego konfliktu zbrojnego, której zarys przedstawiono w niniejszym artykule, nie pochodzi ze studium koncepcyjnego, ale z trzech lat doświadczeń wojny na Ukrainie. Każdy z jej elementów – rozproszone punkty stabilizacji, fortyfikowane stanowiska chirurgiczne, sieć kolokacji cywilno-wojskowej, bezzałogowe platformy ewakuacyjne, centra opieki definitywnej – został przetestowany w warunkach wojny wysokiej intensywności i znajduje oparcie w oficjalnych dokumentach składających się na sojuszniczą doktrynę zabezpieczenia medycznego, planowania, ewakuacji, łączności i modułowej organizacji placówek leczniczych.
Różnica między państwami, które zdążyły taki system zbudować, a tymi, które tego zaniechały, nie sprowadza się do zasobów finansowych – wydatki obronne sięgające 4,7% PKB lokują Polskę w czołówce sojuszu. Rozstrzyga zdolność decyzyjna państwa: gotowość do przesunięcia priorytetów planistycznych, zaakceptowania faktu, że infrastruktura medyczna stanowi element systemu obronnego tej samej rangi co systemy ognia i obserwacji, oraz podjęcia decyzji o charakterze strukturalnym – konsolidacji wojskowej służby zdrowia w autonomiczne dowództwo, ustanowienia w ramach współpracy cywilno-wojskowej sieci podmiotów leczniczych systemu bezpieczeństwa państwa oraz uruchomienia narodowego programu dronowej ewakuacji i zaopatrzenia medycznego.
Każda z tych decyzji jest dziś finansowo i politycznie trudna, lecz jutro stanie się operacyjnie nieuchronna. Różnica między systemem zbudowanym w czasie pokoju a improwizowanym pod presją strat sanitarnych nie jest różnicą kosztową ani organizacyjną – jest różnicą liczby żołnierzy, którzy przeżyją pierwszy tydzień konfliktu.
Historia traumatologii wojennej zna wiele przykładów armii, które przekraczały próg wojny ze znakomitym wyposażeniem wojskowym i niedoinwestowaną służbą zdrowia. Najświeższy z nich rozgrywa się dziś za naszą wschodnią granicą. Federacja Rosyjska, dysponująca jedną z najliczniejszych armii świata i największym arsenałem artyleryjsko-rakietowym, weszła w wojnę z Ukrainą z systemem medycznym, w którym według źródeł rosyjskich ponad połowa zabitych umarła z powodu ran kwalifikowanych jako możliwe do przeżycia. Stosunek rannych do zabitych wynosi po stronie rosyjskiej około 2:1 wobec 5:1 po stronie ukraińskiej – proporcja, której armie zachodnie nie odnotowały od ponad stu lat.
Tej skali kosztu nie tłumaczy ani jakość uzbrojenia, ani liczebność armii – tłumaczy ją wyłącznie zaniechanie systemowe sprzed konfliktu. Stawka polskich decyzji modernizacyjnych w obszarze wojskowej służby zdrowia jest dokładnie tego rzędu, a miarą ich skuteczności pozostanie zdolność do regeneracji stanów osobowych w warunkach konfliktu.







